ストレスと免疫系
ある意味で、免疫系は身体の監視システムです。
免疫系は、体の組織や臓器に危害を加えたり、損傷を与えたりする微生物の侵入から体を守るために働く様々な構造、細胞、機構から構成されています。正常に機能していれば、免疫系は体内に侵入した有害なバクテリア、ウイルス、その他の異物を排除し、私たちを健康で病気にならないようにします(Everly & Lating, 2002)。
免疫系の異常
時には、免疫系が誤って機能することがあります。例えば、自分の体の健康な細胞を侵入者と間違えて、繰り返し攻撃してしまうというような異常が起こることがあります。このような場合、その人は自己免疫疾患に罹患していると言われます。自己免疫疾患は、体のほとんどすべての部分に影響が及ぶ可能性があり、体のどの部分がターゲットになるかによって、どのように影響するかが異なります。
例えば、関節リウマチは、関節を侵す自己免疫疾患で、関節の痛み、こわばり、機能低下が起こります。
全身性エリテマトーデスは、皮膚を侵す自己免疫疾患で、皮膚に発疹や腫れが生じます。
甲状腺を侵す自己免疫疾患であるグレーブ病は、疲労、体重増加、筋肉痛を引き起こします(National Institute of Arthritis and Musculoskeletal and Skin Diseases [NIAMS], 2012)。
さらに、免疫系が壊れて、その役割を果たせなくなることもあります。このように免疫系の働きが低下している状態を免疫抑制といいます。免疫抑制が起こると、様々な感染症や病気、疾患に対して敏感になります。
例えば、後天性免疫不全症候群(AIDS)は、ヒト免疫不全ウイルス(HIV)によって引き起こされる、重篤で致死的な病気です。
HIVは抗体産生細胞に感染し破壊することによって免疫系を大幅に弱めるため、治療を受けていない人は多くの日和見感染のいずれに対しても脆弱になってしまいます(Powell, 1996)。
ストレッサーと免疫機能
ストレスや否定的な感情の状態は免疫機能に影響を与えるのか、という問題は、30年以上にわたって研究者を魅了し、その間に得られた発見は、健康心理学の様相を劇的に変化させました(Kiecolt-Glaser, 2009)。
精神神経免疫学は、ストレスなどの心理的要因が免疫系や免疫機能にどのような影響を与えるかを研究する分野です。この言葉は、1981年に初めて作られ、脳、内分泌系、免疫系が互いに関連していることを示す証拠をまとめた本のタイトルとして登場しました(Zacharie, 2009)。この分野は、中枢神経系と免疫系の間に関連性があることを発見したことから発展したものです。
脳と免疫系の関連性を示す最も有力な証拠は、動物の免疫反応が古典的条件付けになることを証明した研究から得られています(Everly & Lating, 2002)。
例えば、Ader と Cohen (1975) は、味のついた水(条件刺激)と免疫抑制剤(無条件刺激)を対にして提示し、病気(無条件反応)を起こさせました。当然ながら、この対の刺激にさらされたラットは、味のついた水に対して条件付嫌悪を示すようになりましたが、ここで重要なのは、「水の味」自体が後に免疫抑制(条件付け反応)を起こしていることがわかった点です。これは免疫系そのものが条件付けされたことを示しています。
その後、長年にわたる多くの研究により、動物でもヒトでも、免疫反応は古典的条件付けが可能であることがさらに証明されています(Ader & Cohen, 2001)。このように、古典的条件付けが免疫を変化させることができるのであれば、他の心理的要因によっても同様に変化させることができるはずです。
何万人もの被験者を対象とした何百もの研究で、さまざまな種類の短期および慢性のストレッサーとそれらが免疫系に及ぼす影響が検証されています (たとえば、スピーチ、医学部の試験、失業、夫婦間の不和、離婚、配偶者の死、燃え尽き症候群と仕事の緊張、アルツハイマー病の親戚の介護、南極の厳しい気候への暴露など)。
多くの種類のストレッサーが免疫機能の低下または弱化と関連していることは、繰り返し実証されています (Glaser & Kiecolt-Glaser, 2005; Kiecolt-Glaser, McGuire, Robles, & Glaser, 2002; Segerstrom & Miller, 2004)。
これらの知見を評価する際には、脳と免疫系の間に目に見える生理学的な結びつきがあることを忘れてはなりません。
たとえば、交感神経系は、胸腺、骨髄、脾臓、さらにはリンパ節などの免疫器官を支配しています(Maier, Watkins, & Fleshner, 1994)。
また、視床下部-下垂体-副腎(HPA)軸の活性化の際に放出されるストレスホルモンが、免疫機能に悪影響を与えることは、先に述べたとおりです。例えば、リンパ球(体液中を循環し、免疫反応に重要な役割を果たす白血球)の産生を阻害します(Everly & Lating, 2002)。
ストレスと免疫機能の低下の関係を示す、より劇的な例として、ボランティアにウイルスを感染させる研究があります。この実験では、研究者が276人の健康なボランティアに最近のストレス体験についてインタビューを行いました(Cohen et al., 1998)。その後、これらの参加者に風邪のウイルスを含む点鼻薬を与えました(なぜこのような研究に参加したがるのか不思議に思うかもしれないが、参加者には800ドルの報酬が支払われている)。
後日調べたところ、1ヶ月以上の慢性的なストレッサー、特に仕事や人間関係において長きにわたる困難を経験したと答えた参加者は、慢性的なストレッサーがないと答えた参加者よりも風邪をひく確率がかなり高いことがわかりました(図14.15)。
別の研究では、高齢のボランティアにインフルエンザウイルスの予防接種を行いました。その結果、対照群に比べ、アルツハイマー病の配偶者を介護している人(つまり慢性的なストレスを抱えている人)は、ワクチン接種後の抗体反応が悪いことがわかりました(Kiecolt-Glaser, Glaser, Gravenstein, Malarkey, & Sheridan,1996)。
他の研究でも、ストレスが傷の治癒に重要な免疫反応を損ない、治癒を遅らせることが実証されています(Glaser & Kiecolt-Glaser, 2005)。例えば、ある研究では、前腕に皮膚の水疱が誘発されました。ストレスレベルが高いと答えた被験者では、傷の治癒に必要な免疫タンパク質のレベルが低いことがわかりました (Glaser et al., 1999)。
ストレスは、いわば騎士を殺す剣ではなく、騎士の盾を壊す剣であり、免疫系がその盾なのです。
DIG DEEPER ストレスと老化
ストレスを抱えている人は、なぜかやつれた表情をしていることが多いのを不思議に思ったことはありませんか?2004年に行われたある先駆的な研究によると、その理由は、ストレスが実際に老化の細胞生物学を加速させるからであるようです。
ストレスは、染色体の末端を保護するDNAの断片であるテロメアを短くするようです。テロメアが短くなると、新しい細胞の成長や増殖を含む細胞分裂が阻害されたり、ブロックされたりするため、より急速に老化が進むことになります(Sapolsky, 2004)。この研究では、慢性疾患を持つ子供の母親と健康な子供の母親の白血球のテロメア長を比較しました(Epel et al.) 慢性疾患の子どもを持つ母親は、健康な子どもを持つ母親よりもストレスを感じやすいと予想されます。
その結果、病気の子どもの世話をした年数が長いほど、母親のテロメアは短くなることがわかりました(世話の年数とテロメアの長さの相関はr = -.40だった)。また、ストレスの程度が高いほど、テロメアの大きさと負の相関がありました(r = -.31)。また、これらの研究者は、最もストレスの多い母親の平均テロメア長は、最もストレスの少ない母親と比較して、9~17歳年上の人に見られるような長さに近いことを発見しました。
その後も数多くの研究で、ストレスとテロメアの劣化との関連性が指摘されています(Blackburn & Epel, 2012)。中には、ストレスが幼少期から、そしておそらく子供が生まれる前からテロメアを侵食する可能性があることを示した研究もあります。例えば、幼少期に暴力(母親の家庭内暴力、いじめ被害、身体的虐待など)にさらされると、5歳から10歳にかけてテロメアの侵食が促進されることがある研究で明らかになりました(Shalev et al.、2013)。
また、別の研究では、母親が妊娠中に深刻なストレスを経験した若年成人は、母親がストレスなく平穏に妊娠した人に比べてテロメアが短かったと報告されています(Entringer et al.、2011)。
さらに、幼少期のストレスがテロメアに与える悪影響は、成人してからも続く可能性があります。41歳から80歳の英国人女性4,000人以上を対象にした調査では、幼少期の逆境体験(身体的虐待、家を追い出された、親の離婚など)はテロメア長の短縮と関連しており(Surtees et al.、2010)、こうした体験が増えるほどテロメアのサイズは小さくなりました(図14.16)。
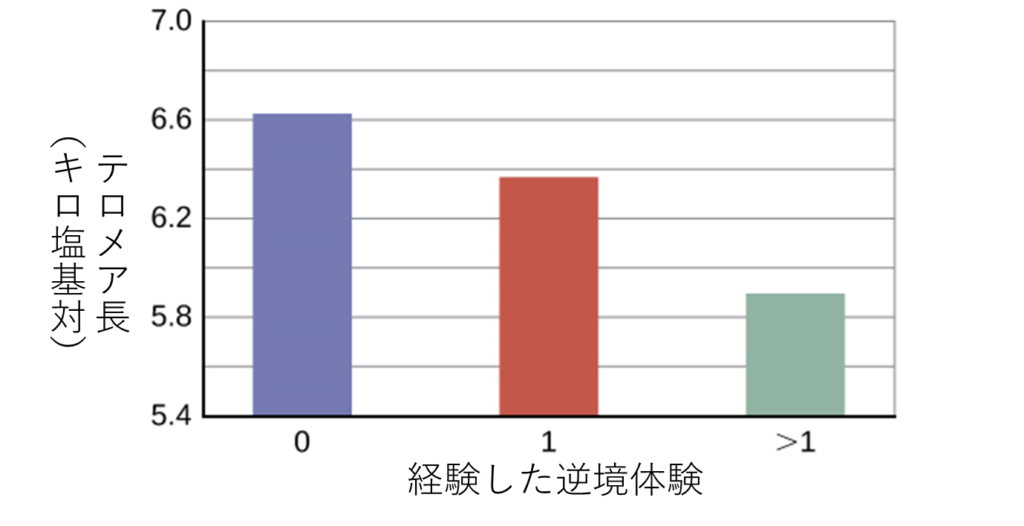
現在、短いテロメアとストレスや病気との関連について、正確な細胞的・生理的メカニズムを解明する努力が続けられています。今のところ、テロメアは、「ストレスは特に人生の初期に喫煙やファーストフードと同じように私たちの健康を害する可能性がある」ということを改めて教えてくれています(Blackburn & Epel, 2012)。
本記事は、OpenStaxの『Psychology 2e』の「14.3 Stress and Illness」に基づき翻訳・改変したものです。
ライセンス: Creative Commons Attribution License v4.0
元記事(無料): https://openstax.org/details/books/psychology-2e





